Инфаркт миокарда — такой диагноз один из самых страшных: около 40% пациентов умирает в первые 15-20 минут вследствие развития тяжелых осложнений. Для снижения смертности важны не только своевременная диагностика и экстренное лечение в стационаре интенсивной терапии, но и правильное оказание помощи в первые минуты от начала болей в сердце. Чтобы увеличить шансы на выживание, каждый человек должен знать что такое инфаркт миокарда, его первые признаки и возможные последствия, а также правила оказания доврачебной помощи.
Что это такое?
Инфаркт миокарда — это острое, угрожающее жизни состояние, возникающее вследствие отмирания участка сердечной мышцы. Некроз миокарда развивается на фоне полного или частичного нарушения кровоснабжения из-за закупорки коронарного сосуда тромбом, или его значительным стенозом (сужением) при атеросклерозе. Критическая недостаточность кровоснабжения определенного участка сердечной мышцы уже спустя 15-30 минут приводит к некрозу (омертвению) миокарда.
Основные причины инфаркта миокарда:
- Атеросклероз коронарных сосудов — в 93-98% случаев инфаркт происходит на фоне данного заболевания, клиника острой ишемии сердца возникает при сужении просвета артерий на 70% и более;
- Закупорка коронарной артерии сгустком крови или жировым тромбом (при различных травмах с повреждением крупных сосудов);
- Спазмы сосудов сердца;
- Клапанный порок, при котором происходит отхождение сердечной артерии от аорты.
Инфаркт миокарда чаще всего развивается в возрасте 45-60 лет, однако нередко обширное поражение сердечной мышцы диагностируется у молодых мужчин. Женщин в детородном возрасте от заболевания предохраняет высокий уровень эстрогена. В группу повышенного риска входят люди со следующими заболеваниями и характерным образом жизни:
- Ранее перенесенный инфаркт миокарда, гипертония (стойкое повышение давления более 140/90) и стенокардия;
- Тяжелые инфекционные заболевания — например, эндокардит/миокардит после ангины (развивается спустя 2 недели после тонзиллита) может спровоцировать инфаркт;
- Ангиопластика — для снижения риска некроза сердечной мышцы перед хирургическим вмешательством обязательно проводится антитромботическая терапия (невозможно осуществить перед экстренной операцией), закупорка сердечного сосуда тромбом может произойти после аорто-коронарного шунтирования или вследствие формирования тромба на установленном стенте;
- Ожирение — увеличивает риск ИБС в 5 раз, опасным являются показатели талии для женщин более 80 см. Для мужчин от 94 см;
- Сахарный диабет — при повышенном уровне глюкозы возникает вяло текущее повреждение сосудистых стенок, снижается транспортировка кислорода к тканям, в том числе и миокарду;
- «Плохой» холестерин в крови выше 3,5 ммоль/л и общий более 5,2 ммоль/л, снижение ЛПВП («хорошего» холестерина в норме 1 ммоль/л), однако незначительное повышение холестерина оберегает женщин от инфаркта и инсульта, запуская процесс «залатывания» поврежденных участков сосудов;
- Злоупотребление алкоголем и курение, в том числе пассивное — повышают риск заболевания в 3 раза;
- Малоподвижный образ жизни — опасным показателем является увеличение пульса до 120-130 уд/мин после незначительной физической нагрузки (например, быстрая ходьба на 300 м);
- Неустойчивость к стрессам — такие люди чрезмерно активны, быстро ходят, чаще всего трудоголики и стремятся к лидерству, с развитой жестикуляцией, хроническое эмоциональное перенапряжение в 4 раза повышает риск приступа.
Важно! Последние исследования показали отсутствие прямой взаимосвязи инфаркта миокарда и уровня холестерина. Лишь у 25% людей с инфарктом холестериновые индексы завышены.
Ученые заметили, что мужчины с лысиной (чрезмерная выработка андрогенов) и люди, имеющие диагональную складку на мочке уха, имеют более высокий риск развития болезни.
Типы и особенности инфаркта
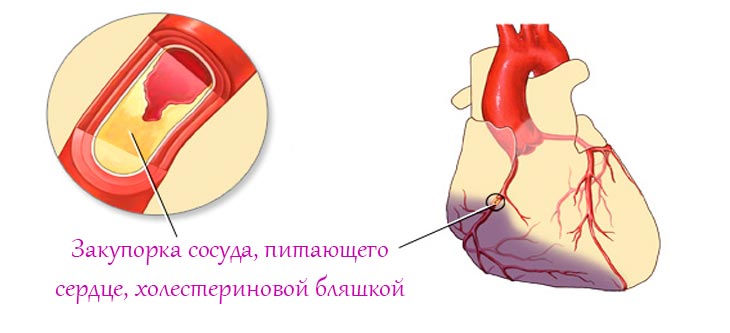
Катастрофа может произойти в любом отделе сердца: желудочках, на верхушке сердца, межжелудочковой перегородке (септальный инфаркт). Тяжесть состояния больного и вероятность тяжелых последствий зависят от вида инфаркта стенки сердца: локализации, глубины поражения сердечной мышцы и масштаба некротического участка.
- Чаще всего диагностируется инфаркт левого желудочка, при этом наиболее неблагоприятным в плане прогноза является некроз передней его стенки.
- При трансмуральном инфаркте (поражается вся толща миокарда) симптоматическая картина наиболее тяжелая, нежели при интрамуральной форме (некроз формируется внутри миокарда). Некротическое поражение часто распространяется на соседние отделы сердца.
- При мелкоочаговом поражении симптоматическая картина менее выраженная. В 30% случаев развивается крупноочаговое, а волнообразное усиление болевых ощущений указывает на расширение зоны некроза: первые 3-8 дней — рецидивирующий инфаркт, по прошествии 28 дней — повторный.
- Наиболее легко протекающим и благоприятным в прогностическом плане является инфаркт правого желудочка.
- Субэпикардиальный (поражение внешнего слоя сердца) часто сопровождается разрывом поврежденного сосуда, что приводит к кровоизлиянию в околосердечную полость и летальному исходу.
Первые признаки инфаркта миокарда

Не терпите сердечную боль, особенно сильную!
Нередко фатальному нарушению кровоснабжения миокарда предшествует прединфарктное состояние. Людям, особенно из группы риска, следует внимательно отнестись к собственному здоровью в случаях:
- Впервые возникший приступ стенокардии;
- Учащение или увеличение продолжительности стенокардического приступа при ранее диагностированном заболевании;
- Появление одышки после небольшой физической нагрузки, головокружения без видимых на то причин или возникновение отеков на ногах по вечерам.
Важно! Признаком надвигающегося инфаркта является 4-кратное увеличение эндотелиальных клеток в крови пациента (за 2 недели до острого состояния). Информативен в плане предупреждения приступа и анализ крови на гомоцистеин — возрастные показатели резко повышаются (на 25% и более) за несколько недель до некроза миокарда. Однако это исследование «не любят» назначать ввиду его дешевизны и отсутствия лекарств, корректирующих гомоцистеин.
Первые признаки инфаркта миокарда (ангинозная форма):
- Боль интенсивнее, чем при стенокардии, и продолжается более 15 мин. Давящая, сжимающая или жгучая боль иррадиирует в левую сторону: под лопатку, в челюсть и зубы, руку. Болевой приступ не купируется Нитроглицерином!
- Ощущение сердцебиения обусловлено формированием экстрасистол (внеочередных сердечных сокращений), пульс учащается. Возникает ощущение «кома» в горле.
- Больной покрывается холодным липким потом, кожа бледная с сероватым оттенком. Возникает страх смерти.
- Изначальная тревожность и повышенная возбудимость сменяется бессилием.
- Нередко возникает одышка и сухой кашель, озноб обусловлен незначительным повышением температуры.
- Давление может быть как повышенным, так и пониженным. При резком снижении а/д возможен обморок.
- При инфаркте правого желудочка раздуваются вены на шее, синеют и отекают конечности.
Важно! Приступ стенокардии всегда предполагает возможность развития инфаркта. Поэтому нельзя терпеть боль в сердце.
В большинстве случаев тяжесть и длительность болезненных симптомов указывают на обширное поражение миокарда и усугубляют прогноз. Однако нередко инфаркт миокарда протекает с атипичной симптоматикой. В таких случаях важно на раннем этапе отличить инфаркт от заболеваний других органов.
- Ангинозная форма симптоматически схожа со стенокардией. Однако боль не всегда связана с физической нагрузкой или эмоциональной реакцией, продолжается более 30 мин. (иногда несколько часов) и не ослабевает в состоянии покоя. Нитроглицерин эффективен лишь при стенокардии и не дает облегчения при инфаркте. В отличие от инфаркта миокарда, межреберная невралгия со схожими симптомами отличается болезненностью промежутков между ребрами при пальпации.
- Гастралгическая форма — боль при этом локализуется в верхней части живота и симулирует язву желудка с начавшимся внутренним кровотечением или приступ панкреатита. Антацидные средства (Ренни, Маалокс и т. д.) и Но-шпа не эффективны. В большинстве случаев гастралгического инфаркта отсутствует напряжение передней брюшной стенки (признак «острого живота»).
- Астматическая форма — основным симптомом является проблематичное дыхание (затруднен вдох) и сильная одышка. Однако противоастматические препараты не дают результата.
- Церебральная форма — протекает по типу ишемической атаки мозга или инсульта. Больной отмечает сильную головную боль. Возможна дезориентация и потеря сознания. Речь становится прерывистой, невнятной.
- Безболевая форма — по такому типу часто развивается мелкоочаговый инфаркт и некроз миокарда у диабетиков. На первый план при «немом» инфаркте выходит слабость, сердцебиение и одышка. Иногда пациенты отмечают онемение мизинца на левой руке.
Точно диагностировать сердечную катастрофу позволяют анализы крови и ЭКГ. Расшифровка исследований — прерогатива квалифицированного врача.
Первая помощь при инфаркте, алгоритм действий
Для снижения смертельного риска важное значение имеет правильное оказание доврачебной помощи. Первая помощь при инфаркте миокарда — принятые медицинским сообществом мероприятия:
- Больного следует усадить или уложить с полулежа: голова должна быть приподнята, ноги в лучшем случае согнуты. Больному с низким давлением во избежание обморока укладывают в кровать или на пол без подушек с приподнятыми вверх ногами. Если у пациента выраженная одышка, его усаживают, а ноги опускают на пол.
- Расстегнуть у больного тесную одежду (галстук, ремень, верхние пуговки на одежде), открыть окна для доступа свежего воздуха.
- Быстро дать больному половину или целую таблетку (250-300 мг) Аспирина. Таблетку обязательно разжевать! Дать под язык Нитроглицерин. Есть варианты препарата в спреях (Нитроспринт, Нитроминт, Нитро-Мик) — даются по 1-2 дозе. Если ранее больному выписаны антиаритмические средства (Метапролол, Атенолол), следует дать 1 таб. (тоже разжевать!) вне зависимости от приема по предписанию врача.
- Если боль не утихает в течение 3 мин., вызов скорой помощи. До ее приезда рекомендуется давать Нитроглицерин с интервалом в 5 мин. не более 3 раз. Желательно измерить а/д. Нитроглицерин снижает давление, поэтому при низких показателях нельзя допускать обморок.
- При остановке сердца — больной потерял сознание, дыхание прекратилось — незамедлительно проводится непрямой массаж сердца (больной укладывается на пол или другую твердую поверхность) и продолжается до приезда врача. Техника выполнения: надавливание сложенными друг на друга ладонями на область сердца 2 раза в сек. до прогибания грудной клетки на 3 см. Второй вариант: три нажатия на грудную клетку, один выдох в рот или нос пациента.
Важно! Первый час от наступления инфаркта называется «золотым». Оказание квалифицированной медицинской помощи в это время может спасти жизнь пациенту. Поэтому не стоит поддаваться на уговоры больного типа «скоро все пройдет», а вызвать в срочном порядке кардиологическую бригаду.
Что делать при инфаркте миокарда бессмысленно и иногда опасно:
- Ни в коем случае нельзя прикладывать грелку к груди.
- Нельзя заменять Нитроглицерин Валидолом. Последний действует рефлекторно и не улучшает кровоснабжение миокарда.
- Капли валерианы, Валокордина и Корвалола также не являются альтернативой Нитроглицерину. Их прием целесообразен лишь для успокоения больного.
Этапы развития инфаркта миокарда и осложнения
Любой инфаркт миокарда в своем развитии проходит несколько стадий от ишемии до рубцевания:
- Острейший период — длится около 2 ч. от появления болей. Симптоматическая картина наиболее выраженная. Именно в этот период неотложная помощь при инфаркте максимально снижает риск тяжелых последствий.
- Острый инфаркт — период длится до 7-14 дней. В это время происходит отграничение некротического участка. Давление обычно снижается (даже у гипертоников), пульс становится редким (брадикардия). Максимальный подъем температуры наблюдается на 2-3 день.
- Подострая стадия — продолжается 4-8 нед., за это время некротический участок замещается грануляционной тканью. Интенсивность болезненных симптомов заметно снижена.
- Постинфарктный период — продолжается до 6 месяцев. За это время рубец после инфаркта миокарда уплотняется, а сердечная мышца адаптируется и восстанавливает свой функционал.
Наиболее опасным в прогностическом плане является период острых проявлений. Опасность последствий инфаркта миокарда в острейший и острый периоды наиболее высока:
- Внезапная остановка сердца
Чаще всего случается при обширном трансмуральном инфаркте (50% разрывов сердца по причине ранней аневризмы сердца случается в первые 5 суток), эпикардиальной форме и кровоизлиянии из поврежденной артерии. Смерть наступает стремительно, до приезда скорой помощи.
- Разрыв межжелудочковой перегородки
Осложняет течение некроза передней стенки миокарда, развивается в первые 5 дней. Тяжелое состояние, требующее экстренной операции, обычно развивается у женщин и пожилых пациентов. Риск разрыва повышается при высоком давлении, экстрасистолии.
- Тромбэмболия
Может развиться на любой стадии инфаркта миокарда, чаще при некрозе передней стенки. Однако наибольший риск ее развития в первые 10 дней, особенно при запоздалой тромболитической терапии (эффективна в первые 3 суток).
- Психоз
Нарушения психики нередко возникают в первые дни. Больной, полностью отрицая свое тяжелое состояние, проявляет непомерную физическую активность. При отсутствии должного внимания со стороны родственников или медперсонала может развиться рецидив некроза.
- Аритмия
Наиболее частое осложнение инфаркта миокарда в острейшем и остром периоде. Нарушения ритма наблюдаются у более половины пациентов, при этом чаще регистрируется экстрасистолия. Опасность вызывают групповые экстрасистолы, ранние внеочередные сокращения желудочков и предсердные экстрасистолы.
Даже при мелкоочаговом инфаркте могут развиться тяжелые нарушения ритма: трепетание предсердий, фибрилляция желудочков, пароксизмальная тахикардия. Некупируемая мерцательная аритмия при обширном поражении зачастую приводит к фибрилляции желудочков и агональному состоянию. При крупноочаговом некрозе не исключен риск развития предсердно-желудочковой блокады и асистолии, что приводит к смертельному исходу.
- Острая левожелудочковая недостаточность
Более выраженная при разрыве сосочковой мышцы (случается обычно в первый день при нижнем инфаркте), который приводит к несостоятельности митрального клапана. Высок риск раннего развития левожелудочковой недостаточности, проявляющейся сердечной астмой.
Признаки отека легких: жесткое дыхание и прослушивание рессеянных хрипов, нарастающая одышка, синюшность конечностей, кашель сухой или с небольшим отхождением мокроты, ритм галопа — появляется 3 тон при прослушивании сердца, как отголосок второго тона. Крупноочаговый некроз и трансмуральный инфаркт обычно проявляются слабо выраженными симптомами сердечной недостаточности.
- Кардиогенный шок
Резкое снижение давления при инфаркте левого желудочка приводит к декомпенсированному нарушению гемодинамики. Гипоксия и нарастающий ацидоз приводят к застою крови в капиллярах и ее внутрисосудистого свертывания. У больного отмечается цианоз кожи, слабый учащенный пульс, нарастающая мышечная слабость и потеря сознания.
Шок может развиться как в острейший период, так и в острой стадии под дополнительным действием антиаритмических препаратов. Шоковое состояние требует интенсивной терапии.
- Острая правожелудочковая недостаточность
Редкое осложнение, возникающее при инфаркте правого желудочка. Проявляется увеличением и болезненностью печени, отеками ног.
- Ранняя аневризма сердца
Формируется при трансмуральном крупноочаговом инфаркте, проявляется патологической пульсацией (тон на верхушке сердца усилен или двойной), перисистолическим шумом и слабым пульсом.
В более поздние сроки в процессе выздоровления у пациента могут развиваться следующие нарушения:
- Поздняя аневризма — чаще всего формируется в левом желудочке, рубец после инфаркта миокарда выпячивается;
- Постинфарктный синдром — воспаление, обусловленное аутоиммунной агрессией, начинается с перикарда, затем распространяется на плевру и легкие;
- Пристеночный тромбоэндокардит — нередко сопровождает аневризму, характеризуется образованием тромбов в сердечных камерах, отрыв которых чреват тромбэмболией легочно артерии, сосудов мозга (ишемический инсульт), почек (инфаркт почки);
- Постинфарктный кардиосклероз — чрезмерное разрастание соединительной ткани, формирующей рубец на месте некроза, диагностируется на 2-4 месяце и чреват развитием мерцательной аритмии и других нарушения ритма;
- Хроническая сердечная недостаточность — тяжесть симптомов сердечной астмы (одышка, отеки и т. Д.) Обусловлена масштабом некротического процесса.
Реабилитация: важный этап на пути к выздоровлению
Помимо лекарственной терапии — введения антикоагулянтов, наркотических анальгетиков для обезболивания, адреноблокаторов и других средств для нормализации сердечного ритма и т. д. — важное значение имеют режимные мероприятия.
Для минимизации риска осложнений, реабилитация при инфаркте миокарда включает:
- Двигательный режим
Ограничения выбираются в соответствии со стадией некроза. Так, в первые дни больному показан строгий постельный режим (опорожнение мочевого пузыря в утку или через катетер). Сидеть на постели разрешается на 2-3 день. Прохождение одного лестничного пролета без одышки, слабости и сердцебиения — хороший признак, указывающий на возможность выписки больного домой.
Спустя 1-1,5 месяца пациенту разрешается ходить со скоростью 80 шагов в мин. Физическая нагрузка не должна превышать верхний порог частоты сокращений сердца: 220 минус возраст пациента. Подъем тяжестей и силовые упражнения категорически противопоказаны! Благоприятно воздействует на сердце плавание, танцы (по 30 мин не более 3 раз в неделю) и езда на велосипеде.
- Диета
Хотя жиры из пищи не влияют на уровень холестерина, ограничение жиров обусловлено уменьшением нагрузки на организм для их переваривания. Также следует отказаться от жареных и острых блюд, мясных полуфабрикатов, колбасных изделий, печени и других субпродуктов, сливочного масла, жирной сметаны и сыра.
Меню состоит из нежирных молочных продуктов, овощей, фруктов, рыбы и птицы (предварительно удалять жировую прослойку и кожу). Обязательно ограничить потребление соли.
- Коррекция образа жизни
Первым делом следует отказаться от курения — неустраненная пагубная привычка увеличивает риск повторного инфаркта в 2 раза. Полный отказ от алкоголя также может сохранить жизнь и избежать тяжелых рецидивов болезни. Бокал вина в качестве отличного средства для восстановления сосудов можно заменить более полезными рецептами, например, смесью меда и лимона.
Важно! В медицине существует понятие «феномен ожирения»: лишний вес повышает риск инфаркта, однако в дальнейшем люди с ожирением быстрее восстанавливаются и имеют лучший прогноз.
Обязательно следует следить за своим весом, контролировать давление, уровень сахара и холестерина в крови. В программу реабилитации нередко входит ацетилсалициловая кислота (Тромбо АСС, Кардиомагнил) для предупреждения тромбообразования и статины, регулирующие уровень холестерина.
Важно! Немаловажную роль играет достаточное поступление в организм микроэлемента магния. Ученые выяснили, что недостаток магния нередко приводит к ишемии сердца, в том числе и инфаркту. Для профилактики заболеваний сердца выписывают препараты Магне-В6, Магнелис В6, Магникум и БАДы с микроэлементом.
Краткий прогноз
Из-за высокой смертности прогноз при инфаркте миокарда изначально неблагоприятный. Наибольшие шансы на выживаемость имеют люди с мелкоочаговым некрозом сердечной мышцы и правожелудочковым инфарктом. Такие больные в 80% случаев, при условии соблюдения всех рекомендаций по реабилитации, возвращаются к привычному темпу физической активности. Однако даже у них высок риск повторного инфаркта.
Сложно прогнозировать долгую жизнь при обширном поражении сердца, трансмуральном инфаркте и раннем появлении осложнений ввиду высокого риска смерти в первые дни от начала некроза. Пережившие такой приступ чаще всего страдают от сердечной недостаточности, оформляют инвалидность, постоянно принимают сердечные препараты и наблюдаются у кардиолога.
Метки: первая помощь сердце